Посттромботическая болезнь (посттромбофлебитический синдром)
Посттромбофлебитический синдром возникает в результате поражения клапанов венозной системы вследствие недолеченного или неправильно леченного тромбофлебита. У потенциальных пациентов в течение многих лет прогрессирует фиброз подкожной клетчатки и происходят изменения кожи: она постепенно истончается, становится блестящей, гладкой и приобретает бурый оттенок.
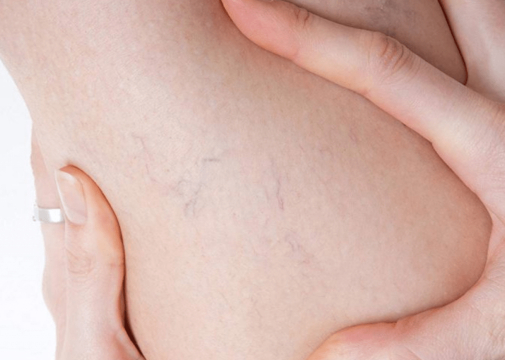
Причины и клинические проявления ПТБ
Посттромботическая болезнь возникает в результате образования тромба в глубоких венах нижних конечностей. В результате нарушается нормальный ток крови (замедляется или блокируется).
старше 40 лет;
страдающих ожирением;
после перенесенного перелома костей таза, бедра и голени;
с иными заболеваниями вен, например, с варикозным расширением вен нижних конечностей.
К факторам развития ПТБ также относятся хирургическое лечение (абдоминальная хирургия, ортопедические процедуры), длительная иммобилизация. Также спровоцировать заболевание может прием препаратов, содержащих эстроген и прогестерон. Пациенты с онкологическими патологиями также находятся в зоне риска заболевания ПТБ.
Симптомы посттромботической болезни включают тупую и постоянную боль, ощущение тяжести в конечности, отечность, мышечные судороги, зуд или покалывание вдоль пораженной конечности, реже может развиваться так называемая венозная хромота, то есть возникновение приступообразных болей в пораженной конечности при ходьбе. Эти симптомы могут возникать в различных сочетаниях и быть постоянными или периодическими. Обычно становится хуже при ходьбе или в состоянии стоя. Пациентам становится лучше после отдыха в горизонтальном положении.
Отмечается отек конечности, уплотнение кожи на ноге в области голеней и экземы. Затем у некоторых пациентов развивается вторичное поверхностное варикозное расширение вен нижних конечностей и венозные язвы, которым часто предшествует незначительная травма. Венозные язвы обычно хронические, могут быть болезненными и незаживающими, локализуются в области лодыжек.
Классификация
Существует несколько вариантов классификации заболевания.
Классификация по степени венозной недостаточности:
отсутствие венозной недостаточности. Проводится профилактика посттромботической болезни;
ночные судороги ног;
отечность ног по вечерам, проходящая к утру;
отечность на постоянной основе;
открытые трофические расстройства в области вен (требуется оперативное вмешательство).
Классификация по формам:
Выделяют следующие формы заболевания:
Отечно-болевая. Характеристика этой формы заболевания заключается в наличии отечности нижних конечностей. Отеки локализуются в пораженных ПТБ областях. При такой форме болезни есть риск развития отека с болями по всей ноге;
Венозная. Повреждение всей структуры поверхностных вен ног. Также вены могут проступить на передней брюшной стенке и даже на грудной клетке;
Трофическая. Образование язв и экзем. Кожа склонна к дерматиту и пигментации. На пораженных конечностях может пропасть волосяной покров;
Смешанная. Присутствуют все вышеуказанные симптомы заболевания.
Классификация по стадиям:
Распределение ПТФБ на стадии напрямую зависит от частичной и полной проходимости венозных сосудов:
I — появляется на протяжении 1 года после перенесенного тромбоза, считается обратимой при адекватной терапии и соблюдении рекомендованного режима.
II — прогрессирует через 2−3 г. после тромбоза, характеризуется непроходимостью сосудов, на фоне постоянной поддерживающей медикаментозной терапии протекает без ухудшения.
III — развивается с экземами и язвами, способными после присоединения инфекции привести к инвалидизации и потере конечности, требует незамедлительного лечения (хирургическое + консервативное).
Диагностика ПТБ
Врач проводит медицинский осмотр и собирает информацию у пациента. Иногда рекомендуется сдать анализы крови, которые помогают определить, не вызваны ли симптомы другими заболеваниями, например сахарным диабетом. Нарушения кровообращения видны при дуплексном сканировании. Благодаря исследованию возможно определить локализацию тромба в просвете сосуда.
Какие признаки после перенесенного тромбоза нельзя игнорировать:
внезапная боль в груди;
одышка;
кашель;
чрезмерная потливость;
внезапная бледность кожи на ногах;
учащение пульса;
синюшность губ и кончиков пальцев;
потеря сознания.
Лечение посттромботической болезни
В зависимости от формы и стадии заболевания, пациенту назначают консервативную терапию или хирургическое вмешательство. В ряде случаев оба вида терапии применяются в комбинации. Из консервативных методов назначают ношение компрессионного белья с эластическими бинтами или бандажами, а также курс медицинских препаратов.
Хирургические вмешательства проводят на последних стадиях ПТФБ с целью заживления имеющихся язв и предупреждения появления новых. Проводятся инвазивные и малоинвазивные операции:
Шунтирование
Флебэктомия (минифлебэктомия)
Эндоваскулярная баллонная пластика
Формирование клапанов в сосудах
Кожная пластика
В послеоперационный период пациенту следует выполнять рекомендации и соблюдать режим, а также посещать врача по установленному графику. В восстановительный период проводится также ЛФК, лазерная терапия и физиотерапия, восстанавливающие кровообращение. Пожелания к питанию — диета № 10. Полезны будут умеренные пешие и физические нагрузки, плавание.
Прогноз. Профилактика
К факторам, повышающим риск ПТБ, относятся: ожирение, варикозное расширение вен нижних конечностей, длительная иммобилизация (например, после перелома конечности), сердечная недостаточность, злокачественные новообразования (рак поджелудочной железы, легких или яичников).
Для предотвращения развития посттромботической болезни следует подобрать грамотное лечение тромбоза глубоких вен антикоагулянтами. Оно поможет предупредить дальнейшее прогрессирование заболеваний. Также рекомендуется носить компрессионный трикотаж.
Следует исключить факторы риска:
- контролировать массу тела, придерживаться правильного питания;
- отказаться от курения;
- больше ходить — это первый шаг к здоровой жизни.